
epilepsia
O que é epilepsia?
Epilepsia é uma condição médica onde um indivíduo apresenta crises epilépticas espontâneas recorrentes. Ou seja, ter apenas uma crise não faz de uma pessoa um epiléptico.
Crises epilépticas são episódios curtos de disfunção cerebral decorrente da cargas elétricas anormais no encéfalo. Os neurônios comunicam-se uns com os outros por meio de estímulos elétricos. Durante uma crise epiléptica este estímulo elétrico fica muito exacerbado e causa uma descarga elétrica que atinge uma rede de neurônios, descontroladamente. Dependendo da região afetada podem ocorrer alterações motoras e no comportamento. As crises geralmente são rápidas, duram segundos a poucos minutos, mas a região do cérebro afetada pode ficar atordoada durante minutos a horas, e com isso o indivíduo pode apresentar uma disfunção neurológica durante todo este período.
O que é crise convulsiva?
Todas estas descargas elétricas anormais que causam um disfunção neurológica em surtos são denominadas de crises epilépticas. Quando ocorrem movimentos anormais (geralmente abalos musculares rápidos, chamados de abalos mioclônicos, ou estiramento dos membros com aumento da tensão muscular, chamado de movimento tônico) denominamos a crise de convulsiva. Portanto existem crises epilépticas que não são convulsivas, onde não há disfunção motora, mas apenas do nível de consciência ou do comportamento.
O que causa epilepsia?
As causas podem ser variadas. Muitas vezes não conseguimos nem mesmo identificar o motivo das crises. Algumas causa conhecidas são: anormalidades no desenvolvimento do encéfalo, infecções no sistema nervoso, falta de oxigênio no encéfalo, distúrbio da circulação de sangue, tumores cerebrais, traumatismo agudos ou antigos, causas genéticas.
Como são os sintomas?
Os sintomas variam dependendo do tipo da crise. Inicialmente dividimos as crises epilépticas em parciais (ou focais) e generalizadas. As parciais (57% das crises) tem um foco de início da crise em determinada região do encéfalo. Quando não há perda da consciência são denominadas de parciais simples, mas quando ocorre alteração da consciência são denominadas de parciais complexas. Elas podem sintomas motores, sensitivos, autonômicos ou psíquicos. Em algumas destas crises o indivíduo não desmaia, e apresenta automatismos, como ficar mastigando sem propósito, ou fazer movimentos de contração dos dedos das mãos automaticamente e de forma repetida.
Nas crises generalizadas não há foco definido e os dois hemisférios do encéfalo são afetados desde o início da crises, e com isso sempre há alteração do nível da consciência do indivíduo.
Quase sempre o indivíduo fica com o nível de consciência prejudicado após a crise, com uma confusão mental. Isto não ocorre nas crises de ausência, um tipo especial de crise parcial complexa onde o indivíduo desmaia, sem quase sempre ter movimentos anormais.
Como a epilepsia é diagnosticada?
A coleta de informações pode ajudar muito o neurologista definir se os fatos ocorridos são decorrentes de uma crises epiléptica. Por este motivo é de grande ajuda o testemunho de familiares e pessoas próximas do paciente. Alguns exames também auxiliam em descobrir alterações na atividade elétrica do encéfalo, com o eletroencefalograma, e a ressonância magnética é importante para investigar a estrutura do encéfalo.
Quais são as opções de tratamento?
O tratamento mais comumente empregado é o uso diário de anticonvulsivantes. Cerca de 70% dos pacientes epilépticos obtém bom controle com o uso de medicações. Muitos deles têm a vida normal, com pequenas limitações. Muitas medicações estão disponíveis, algumas se adaptando melhora para determinados padrões de crises.
Em alguns casos onde há falha no tratamento com medicações, cirurgia cerebral para epilepsia pode ser indicada. Esta cirurgia geralmente envolve em localizar e remover o foco de origem das crises epiléticas no tecido cerebral.
Vivendo com epilepsia
A epilepsia é diferente em cada indivíduo. Algumas pessoas têm crises de fácil controle, e o tratamento em nada impacta sua rotina de vida. Outras têm crises de difícil controle, às vezes com dezenas de episódios por dia, e podendo ter que mudar sua rotina, trabalho e até socialização.
No geral, recomenda-se o uso sempre correto das medicações, conforme a prescrição médica. Uma das causas mais frequentes de crises em epilépticos é esquecer de tomar uma dose da medicação! Também é essencial um sono adequado, pois o cansaço físico e mental pode desencadear as crises, ainda mais quando agravado pela privação de sono. Evite uso excessivo de álcool, e não utilize drogas ilícitas. Trabalhe para reduzir e controlar seu estresse. Pratique exercícios físicos para manter-se saudável. E sempre comunique seu neurologista sobre alterações ou dúvidas sobre o tratamento.
Tenho que usar medicação o resto da minha vida?
Cada indivíduo tem um tratamento individual na epilepsia. Dependendo da causa o paciente pode precisar de usar as medicações anticonvulsivantes por poucas semanas ou meses. Algumas vezes por um período de poucos anos. Mas alguns indivíduos necessitarão sim de medicação por tempo prolongado, às vezes por toda a vida. Nem sempre é possível determinar isto inicialmente, mesmo porque o metabolismo e outras patologias que venham a surgir ao longo da vida podem mudar o tratamento medicamentoso. Cerca de 70% das crianças e 60% dos adultos conseguirá ficar sem medicamentos e livre das crises após 2 a 5 anos de tratamento.
Preciso de atendimento médico imediato em toda crise que tiver?
Não necessariamente. Um paciente que já está em acompanhamento e com crises controladas pode ocasionalmente, após muitos meses, apresentar uma crise. Caso seja do mesmo padrão, com recuperação rápida das funções neurológicas, sem outros sintomas como febre, ou sinais de infecção em qualquer parte do corpo, o atendimento médico pode ser planejado, em consultório. A atenção especial deve ser dada para as crises que se repetem em intervalos curtos, várias vezes ao dia, ou quando ocorrem em sequência, antes do indivíduo recobrar o nível de consciência. Nestes casos sempre é emergente uma consulta no pronto-atendimento com o neurologista.
Posso dirigir meu carro sendo epiléptico?
Em muitos países a lei exige um rigoroso controle para autorizar epilépticos a dirigirem. No Brasil esta regulamentação é determinada pela norma nº 267 de 15/02/08 do CONTRAN (Conselho Nacional de Trânsito) e mais recentemente pela norma nº 425 de 27/11/12.
Basicamente o paciente epiléptico poderá somente ser candidato a CNH da categoria B, e poderá apenas portá-la e dirigir automóveis se estiver com a doença controlada, com intervalo livre de convulsões pelo período superior a 12 meses. Pacientes com um tipo específico de epilepsia, chamada de epilepsia mioclônica juvenil, não podrão ser habilitados a dirigir.
Para informações mais detalhadas a respeito, inclusive do parecer do Conselho Federal de Medicina, confira a página deste site, intitulada Epilepsia e direção.
Importante sempre lembrar que medicações para controle de crises convulsivas podem ter efeitos colaterais significativos podendo interferir na capacidade da visão, coordenação motora, pensamento lógico e reflexos, afetando a capacidade de guiar automóveis e outros veículos. Quase sempre a compreensão e bom senso do paciente são fundamentais. Muitos pacientes sentem um mal estar que pode preceder a crise em minutos (chamada de aura), horas e até dias (chamada de pródromo). Este mal estar pode-se manifestar como uma mancha ou estrelinhas brilhando na visão, um desconforto no estômago, uma sensação de mal cheiro sem motivo aparente, dentre outros sintomas. Nestes casos sempre é bom ser prudente e evitar guiar veículos, no risco de sofrer uma crise, se machucar, e expor outras pessoas a se machucarem também.
O mesmo se aplica a esportes ou atividades que ofereçam risco, por exemplo: atividades na água e escalada. Muitas vezes é sensato não ficar desacompanhado.
Posso fazer uso de bebida alcóolica sendo epiléptico?
O uso de bebidas alcóolicas pode sim desencadear crises epilépticas, por motivos variados. Mas isto não significa que todo paciente epiléptico não possa nunca beber. Muitas vezes, obtendo-se um controle das crises com o uso regular da medicação, o uso de bebida alcóolica, desde evitando-se o excesso, está autorizado. Muitas das medicações são metabolizadas por enzimas no fígado, as mesmas que metabolizarão o álcool, e assim a quantidade de anticonvulsivante na corrente sanguínea pode ficar em menor ou maior quantidade. Além disto as medicações anticonvulsivantes podem potencializar o efeito do álcool e causar sedação e sonolência. Talvez a atitude mais grave que possa ser tomada é a de deixar de usar a medicação e fazer uso de bebida alcóolica. Sempre converse com seu neurologista a respeito.
Posso fazer uso de drogas ilícitas sendo epiléptico?
As drogas recreativas (cocaína, ecstasy, heroína, anfetaminas e maconha) podem todas causar crises epilépticas em pessoas com epilepsia. Apesar de alguns trabalhos terem mostrado o uso de componentes derivados da maconha no tratamento de alguns pacientes com epilepsia, seu uso inconstante, sem regulação de dose definida podendo apresentar variados graus de efeitos colaterais a contra-indica para uso por pessoas epilépticas.
Gravidez e epilepsia
Mulheres epilépticas precisam informar ao seu neurologista quando planejarem engravidar. Isto porque a maioria das medicações oferecem risco a formação e saúde do feto. Por outro lado, crises epilépticas durante a gestação também podem ser danosas e interferir na oxigenação do feto. Cada caso terá que ser analisado individualmente e verificar os riscos e benefícios e as medicações mais apropriadas para serem utilizadas tanto na gestação quanto durante a amamentação. Mas uma coisa é certa, tudo precisa ser planejado com antecedência, antes da mulher engravidar!
E quantos às crises febris?
Crises epilépticas febris são mais comuns na infância, dos 2 aos 5 anos de idade. Na vigência de febre, e possivelmente devido à imaturidade do sistema nervoso, alterações metabólicas que ocorrem rapidamente no período febril podem alterar a atividade elétrica do encéfalo da criança, levando a ocorrência de crises. Inicialmente as crises convulsivas febris não demandam o uso de medicamentos anticonvulsivantes. Nestes casos o que se recomenda é um tratamento agressivo da febre, não permitindo que ela se estabeleça e permaneça - em outras ocasiões a febre ajuda no combate a infecções, dificultando a proliferação de microorganismos. Tampouco são recomendados exames complementares, caso não haja sinais de disfunção neurológica fora do período das crises. Em todo caso sempre é sensata a avaliação de um neurologista.
Desmistificando a epilepsia
Muitas pessoas ainda apresentam temores e receios quanto a epilepsia. Desde os primórdios da civilização achava-se que indivíduos epilépticos eram possuídos por espíritos e demônios…muitos foram possivelmente queimados na fogueira. Este período de trevas passou, e com o esclarecimento trazido pelo desenvolvimento da ciência compreendemos cada dia mais sobre o funcionamento e anormalidades que afetam nosso sistema nervoso.
A epilepsia é uma doença rara, mas é uma das condições neurológicas mais frequentes, afetando mais de 60 milhões de pessoas no mundo todo. Ainda sim em muitos locais pessoas com epilepsia e suas famílias sofrem com estigmas e discriminação.
Cerca de 3/4 das pessoas epilépticas morando em países em desenvolvimento e países pobres não têm o tratamento adequado de que precisariam. A epilepsia não é contagiosa, e pode afetar pessoas de todas as idades.
Trabalhando junto do neurologista
Esteja sempre atento aos episódios de crises epilépticas e sintomas relacionados, e também aos efeitos colaterais. Estimula-se criar uma agenda com anotações a respeito e informar ao neurologista todos estes dados, bem como dúvidas a respeito. Pergunte sobre questões como: qual tipo de crise eu tenho? Quais os efeitos colaterais destes medicamentos? O que devo fazer caso esqueça de tomar uma dose da medicação? Posso ingerir álcool, cafeína ou usar outras drogas? Aprenda os fatores que podem desencadear sua crise. Mantenha um diário registrando as suas crises. Tenha um plano no caso de crises: ande com identificação em seus documentos pessoais, com dados sobre sua condição, medicações de uso, médico e contato de familiares. Isto pode ser muito útil caso você apresente uma crise em algum lugar público e esteja desacompanhado, ao ser socorrido por estranhos, por exemplo.
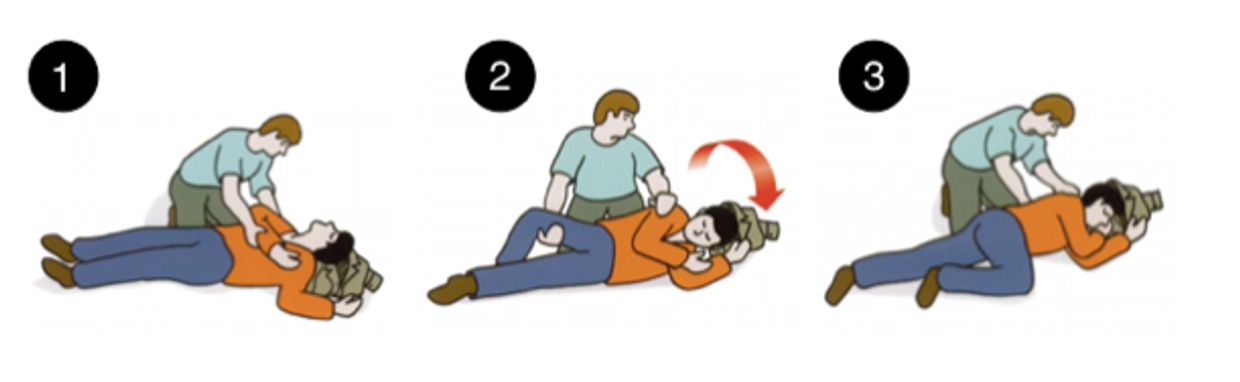
O que fazer ao presenciar alguém tendo uma crise epiléptica?
- anote o horário do início da crise e horário do término;
- proteja a cabeça para que o indivíduo não a bata;
- remova qualquer objeto que possa machucar o indivíduo;
- não tente conter a pessoa, não puxe a língua ou coloque qualquer objeto na boca;
- assim que possível, gire a pessoa para que ela fique em uma posição de descanso lateralmente - assim poderá escorrer a salivação, casa haja, da boca;
- é impossível de engolir sua própria língua durante uma crise;
- pode ocorrer liberação de urina e fezes durante a crise;
- fale com a pessoa para avaliar se ela recobrou a consciência;
- fique ao lado da pessoa inclusive para tranquilizá-la quando ela recobrar a consciência;
- chame um serviço de resgate (SAMU, Bombeiros, Ambulância):
- caso você não conheça o histórico de crises do indivíduo;
- caso a crise dure mais de 5 minutos;
- caso a pessoa não recobre a consciência, mesmo que parcialmente (ela poderá estar confusa), ou se outra crise se iniciar;
- caso seja uma mulher que possa estar grávida
Texto elaborado baseado em brochuras destinado a educação de pacientes e familiares elaboradas pela AAN (American Academy of Neurology), Epilepsy Foundation of Victoria - Austrália, World Health Organization - WHO e Epilepsy Foundation.
Mitos e verdades sobre a epilepsia
1. A epilepsia é uma doença contagiosa – MITO
A epilepsia é uma doença neurológica não contagiosa. Portanto, qualquer contato com alguém que tenha epilepsia não transmite a doença.
2. Durante uma crise convulsiva, deve-se segurar os braços e a língua da pessoa – MITO
Durante uma crise o ideal é colocar o paciente deitado com a cabeça de lado para facilitar a saída de possíveis secreções e evitar a aspiração de vômito. A cabeça deverá ser apoiada sobre uma superfície confortável. É importante não introduzir qualquer objeto na boca, não tentar interromper os movimentos dos membros e não oferecer nada para a pessoa ingerir.
3. Toda convulsão é epilepsia – MITO
A crise convulsiva é uma crise epiléptica na qual existe abalo motor. Para considerar que uma pessoa tem epilepsia ela deverá ter repetição de suas crises epilépticas, portanto a pessoa poderá ter uma crise epiléptica (convulsiva ou não) e não ter o diagnóstico de epilepsia.
4. Epilepsia é uma doença mental – MITO
A epilepsia é uma doença neurológica, não mental.
5. Os pacientes com epilepsia não podem dirigir – MITO
Segundo a Associação Brasileira de Educação de Trânsito, o paciente com epilepsia que se encontra em uso de medicação antiepiléptica poderá dirigir se estiver há um ano sem crise epiléptica – dado que deve ser apresentado através de um laudo médico. Caso o paciente esteja em retirada da medicação antiepiléptica, ele poderá dirigir se estiver há no mínimo dois anos sem crises epilépticas e ficar por mais seis meses sem medicação e sem crise. Já a direção de motocicletas é proibida.
6. É possível manter a consciência durante uma crise de epilepsia – VERDADE
Sim, é possível. A manifestação clínica da crise epiléptica relaciona-se com a área do cérebro de onde a crise é gerada. As crises epilépticas APRESENTAM-SE de diferentes maneiras: podem ser rápidas ou prolongadas; com ou sem alteração da consciência; com fenômeno motor, sensitivo ou sensorial; únicas ou em salvas; exclusivamente em vigília ou durante o sono.
7. O estresse é um fator desencadeador de crises de epilepsia – VERDADE
O estresse é um dos fatores que pode deflagrar uma crise epiléptica.
8. Existem medicamentos capazes de controlar totalmente a incidência das crises – VERDADE
Cerca de 70% dos casos de epilepsia são de fácil controle após o uso do medicamento adequado. Os 30% restantes são classificados como epilepsias refratárias de difícil controle.
9. A epilepsia pode acometer todas as idades – VERDADE
A epilepsia acomete desde o período neonatal até o idoso, e pode ter início em qualquer período da vida.
10. O paciente com epilepsia pode ter uma vida normal – VERDADE
Pacientes com epilepsia, desde que controlados, podem e devem ser inseridos completamente na sociedade, ou seja, devem trabalhar, estudar, praticar esportes, se divertir.
Sequência de movimentos para posicionar um paciente após uma crise convulsiva
Vídeo
Dr Drauzio Varela comenta sobre a epilepsia
Vídeo
Dr Antônio Sproesser explica sobre a epilepsia